L’endométriose est une maladie inflammatoire chronique dans laquelle un tissu semblable à la muqueuse de l’utérus se développe en dehors de celui-ci. Bien que les douleurs pelviennes et les crampes menstruelles soient les symptômes les plus connus, de nombreuses personnes atteintes ressentent également des douleurs lombaires (dans le bas du dos), souvent cycliques ou persistantes. Cela s’explique par l’irritation des nerfs et des tissus voisins, ainsi que par une hypersensibilisation du système nerveux au fil du temps.
Les recherches récentes montrent que plusieurs mécanismes — nociceptif, neuropathique et « nociplastique » — contribuent à ces douleurs. C’est pourquoi une approche progressive et multimodale permet souvent d’obtenir de meilleurs résultats pour soulager les symptômes.
1) La chaleur, un soulagement accessible
La chaleur détend les muscles, augmente la circulation sanguine locale et peut soulager les crampes et les douleurs dorsales. Plusieurs études ont montré que l’application de chaleur réduit efficacement les douleurs menstruelles et lombaires, avec une efficacité parfois comparable à celle des analgésiques.
Comment l’utiliser :
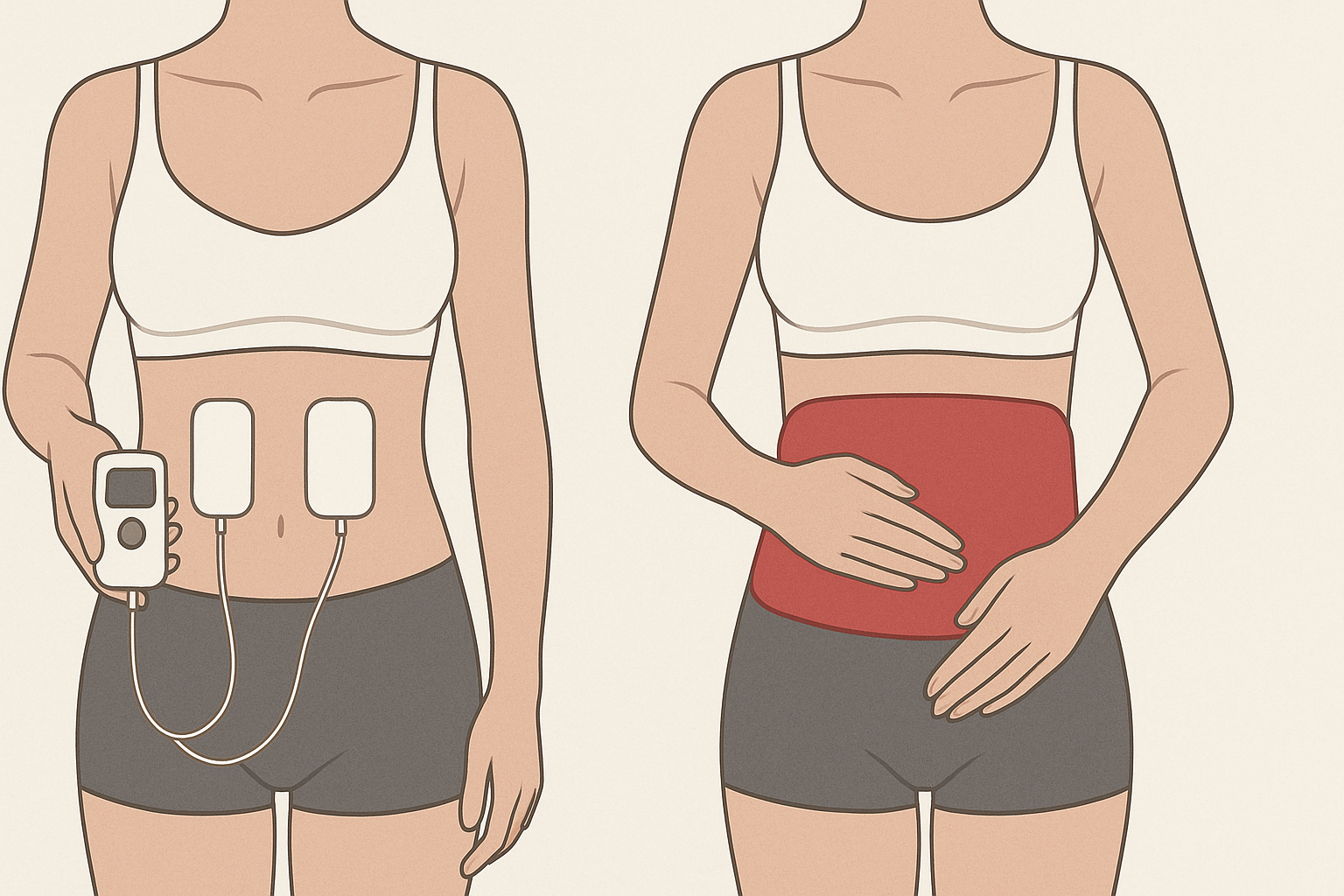
Une ceinture chauffante, une ceinture lombaire chauffante ou une ceinture chauffante dos est une option pratique, car elle permet une chaleur constante et ciblée. Choisissez un modèle réglable à basse température, limitez les sessions à 20–30 minutes et évitez de dormir avec la ceinture pour prévenir les irritations cutanées.
La chaleur est une solution simple et efficace, à combiner avec d’autres approches.
2) Bouger en douceur
Le mouvement ne « guérit » pas l’endométriose, mais il peut réduire la sensibilité à la douleur et soulager la raideur, notamment autour de la colonne lombaire et du bassin. Des études montrent qu’associer chaleur et activité physique légère améliore la mobilité et diminue la douleur.
Comment l’utiliser :
-
Commencez par 5 à 10 minutes de mouvements doux : bascules du bassin, respiration profonde, étirements légers, marche lente.
-
Sur les jours plus douloureux, combinez ces exercices avec la chaleur (ceinture chauffante ou coussin chauffant).
-
L’objectif est la régularité, pas la performance.
3) La kinésithérapie du plancher pelvien
Lorsque la douleur pelvienne est chronique, le plancher pelvien a tendance à se contracter en permanence, ce qui peut provoquer ou amplifier des douleurs lombaires. Des essais cliniques récents montrent qu’une rééducation pelvienne adaptée peut améliorer les symptômes urinaires, intestinaux et sexuels, et diminuer les douleurs globales.
Comment l’utiliser :
Consultez un·e kinésithérapeute spécialisé·e en pelvi-périnéologie ou un centre de rééducation pelvienne. Les séances incluent souvent des techniques de respiration, de détente musculaire (down-training) et un retour progressif au mouvement.
4) La neurostimulation TENS pour les jours de crise
La stimulation électrique transcutanée (TENS) est une technique qui aide à moduler les signaux de la douleur. Une revue Cochrane récente montre que le TENS peut soulager les douleurs menstruelles et les douleurs lombaires associées chez certaines personnes.
Comment l’utiliser :
-
Placez les électrodes sur le bas-ventre ou le bas du dos.
-
Commencez avec une intensité confortable.
-
Évitez son utilisation si vous êtes enceinte ou porteur·euse d’un stimulateur cardiaque sans avis médical.
5) Les traitements médicamenteux et hormonaux
Les anti-inflammatoires non stéroïdiens (AINS) sont souvent efficaces pour réduire l’inflammation lors des poussées.
Les traitements hormonaux (pilules combinées, progestatifs, dispositifs intra-utérins au lévonorgestrel, analogues de la GnRH) permettent de réduire les variations hormonales responsables des crises chez de nombreuses personnes.
Si vos douleurs lombaires suivent un schéma cyclique, discuter d’une option hormonale avec votre professionnel·le de santé peut être pertinent.
6) Le sommeil, le stress et la « molette » de la douleur
L’endométriose n’affecte pas seulement le corps — elle influence aussi le système nerveux. Un mauvais sommeil, le stress et la fatigue peuvent amplifier la perception de la douleur. De plus en plus d’études recommandent des stratégies de régulation du système nerveux en parallèle du traitement médical :
-
heures de coucher régulières,
-
respiration diaphragmatique,
-
relaxation guidée,
-
activité physique adaptée.
Ces petits gestes, répétés au quotidien, peuvent progressivement réduire l’intensité des douleurs.
7) Quand consulter
-
Urgence médicale : douleur lombaire sévère avec fièvre, faiblesse des jambes, perte de sensation dans la région pelvienne ou perte du contrôle de la vessie/des intestins.
-
Douleurs persistantes ou en aggravation : demandez un examen d’imagerie (échographie transvaginale ou IRM pelvienne) et une consultation auprès d’un·e spécialiste de l’endométriose.
Exemple de mini-routine quotidienne
-
Matin : 10 minutes de mobilité douce (étirements, respiration).
-
Journée : pauses régulières avec quelques minutes de marche.
-
Pendant les crises : application de chaleur avec une ceinture lombaire chauffante, TENS si nécessaire, prise d’AINS si prescrite.
-
Chaque semaine : 2 à 3 séances de mouvement doux + exercices pelviens.
-
Chaque mois : suivi de l’évolution des symptômes et adaptation des stratégies.
Cette routine est donnée à titre informatif et ne remplace pas un avis médical personnalisé.
Sources scientifiques
-
Chen Y, et al. Unveiling the mechanisms of pain in endometriosis (2025). Frontiers in Pain Research
-
Coxon L, et al. Current developments in endometriosis-associated pain (2024). Best Practice & Research Clinical Obstetrics & Gynaecology
-
Gentles A, et al. Nociplastic pain in endometriosis (2024). J Clin Med
-
Jo J, et al. Heat therapy for primary dysmenorrhea: systematic review (2018). Sci Rep